Entstehung des Programmes
ELEJ ist das Endprodukt der Bachelorarbeit zweier Physiotherapie-Studentinnen. Das Parkinson Heimprogramm für zu Hause wurde aus wissenschaftlichen Artikeln, einer systematischen Übersichtsarbeit und einer Metaanalyse erstellt
Für die besagte Arbeit wurden drei Ziele definiert:
I. Die Wirksamkeit von Heimprogrammen für Personen mit Parkinson auf die Sturzgefahr, die Mobilität und das Gleichgewicht
zu analysieren.
II. Die therapeutische Validität und Struktur der Programme zu analysieren.
III. Basierend auf den Ergebnissen der vorangegangenen Ziele soll ein individuelles
adaptierbares Heimprogramm für PmP, welches auf die Sturzgefahr, die Mobilität und das Gleichgewicht ausgerichtet ist, erstellt werden.
In dieser Arbeit wurde folgendes erarbeitet:
Zunächst wurden anhand einer systematischen Literaturrecherche bereits bestehende Heimprogramme für zu Hause lebende Personen mit Parkinson gesucht. Dabei wurden die online Datenbanken Cochrane, Embase und Pubmed benutzt.
Die angewandte Suchstrategie erlaubte es, 246 Artikel zu identifizieren. Diese wurden auf ihre Eignung überprüft und damit wurden schliesslich zehn Artikel in die systematische Übersichtsarbeit und fünf Artikel in die Metaanalyse eingeschlossen.
Alle eingeschlossenen Artikel waren randomiserte kontrollierte Studien oder deren Studienprotokolle und beschrieben den Effekt/die Wirksamkeit eines Heimprogrammes.
Die Effektivitätsanalyse
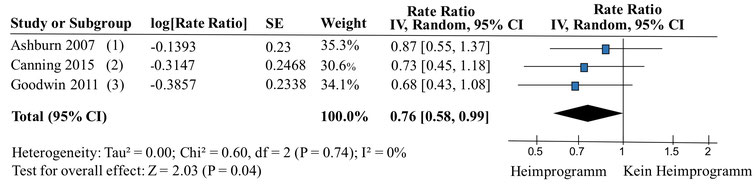
Diese Darstellung zeigt die Analyse der Sturzrate anhand von Tagebüchern direkt nach der Interventionsausführung (Forest Plot Sturz Postintervention).
Das Resultat zeigt einen statistisch signifikanten Effekt zugunsten der Heimprogrammgruppe auf (p=0.04). Das bedeutet, dass die drei Übungsprogramme gemeinsam einen positiven Effekt auf die Verminderung der Sturzrate aufzeigen.
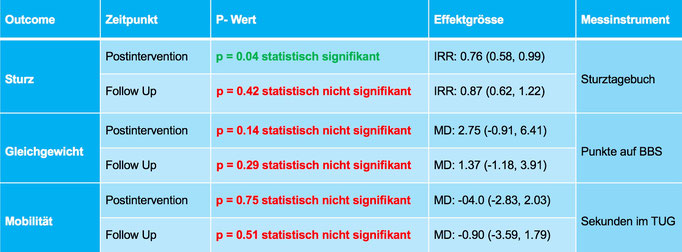
Neben dieser Darstellung wurde ebenfalls der Effekt auf das Gleichgewicht und die Mobilität analysiert. Das Ergebnis zeigte bei beiden einen geringen, aber dennoch klinisch relevanten Effekt für die Heimprogrammgruppe auf (MD: 2.75 und MD: -0.40).
Die Interventionsbeschreibung nach TIDieR Checkliste
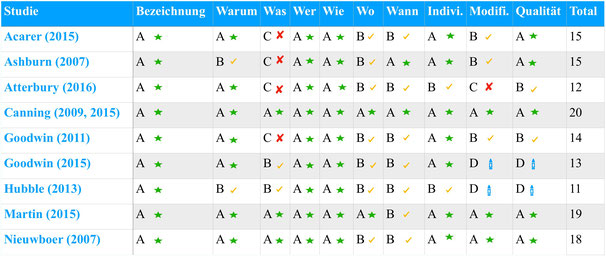
Diese zusammenfassende Tabelle zeigt die Ergebnisse der Interventionsanalyse, welche aus Items der TIDieR (Template for intervention description and replication) Checkliste besteht.
Diese Items wurden anhand von vier Wertungen klassifiziert:
(A) Vollständige Beschreibung der Intervention inklusive Zusatzinformationen (zwei Punkte).
(B) Unvollständige und unpräzise Beschreibung der Intervention (ein Punkt).
(C) Keine Beschreibung der Intervention (null Punkte).
(D) Beschreibung kann erst nach Studiendurchführung gemacht werden (null Punkte).
Das Wichtigste der obenstehenden Tabelle in Kürze: der Tabelle kann entnommen werden, dass die Intervention nur in einer Studie (Canning 2009, 2015) vollständig beschrieben wurde (20 Punkte). In den restlichen acht Studien fehlen zum Teil wichtige Elemente zur Replikation der Intervention.
ELEJ
Das Hauptziel des Übungsprogramms ergab sich aus der häufig anzutreffenden Problematik bei PmP: das erhöhte Sturzrisiko.
Aus diesem Grund enthält das Heimprogramm Übungen, welche einen Einfluss auf die Sturzproblematik haben könnten. Dafür wurden folgende Hauptkategorien festgelegt: Übungen für Zwischendurch („aktives Bewegen“), Gleichgewichts- und Gangtraining (Mobilität). Diese drei Kategorien werden zur Sturzprävention angewendet. Da dennoch nicht alle Stürze vermieden werden können, widmet sich die letzte Kategorie dem Sturzmanagement
Das Heimprogramm ELEJ basiert dementsprechend auf den Resultaten der Effektivitätsanalyse, der TIDieR-Interventionsanalyse und dem Artikel von Van der Kolk und King (2013). Aufgrund der erhaltenen Resultate wurde ELEJ wie folgt zusammengestellt:
Übungen für Zwischendurch
Diese Kategorie basiert vor allem auf der Aussage von Van der Kolk & King (2013), dass sich aktives Bewegen positiv auf die MP Erkrankung auswirkt. Übungen für zwischendurch bestehen dementsprechend aus Gelenk-Mobilisationen, Koordinationsübungen und dem Kraftaufbau in den Beinen (= untere Extremität). Der Kraftaufbau ist ein wichtiges Behandlungselement bei der Sturzprävention (Knuchel & Schädler, 2004b).
Ausserdem haben Personen mit Parkinson einen verminderten Bewegungsumfang, insbesondere eine eingeschränkte Rumpfrotation und ebenfalls verkürzte Flexoren der unteren Extremität. Die Gelenkmobilisation soll helfen, den Bewegungsumfang aufrechtzuerhalten und Muskeln von verkürzter in verlängerte Position zu bringen. Die Verbesserung des Bewegungsumfanges kann schliesslich zu einem flüssigeren Gangbild führen (Van der Kolk & King, 2013).
Diese Kategorie beinhaltet einfache Übungen, welche jeder Zeit und in unterschiedlichen Situationen angewendet werden können.
Gleichgewichtsübungen
Die zweite Kategorie widmet sich dem Gleichgewicht, welche in Übungen für das statische und dynamische Gleichgewicht eingeteilt wird.
Diese Unterteilung wurde gemacht, da bei Personen mit Parkinson beide Reaktionen, die korrektive (statische) und die protektive (dynamische) Kontrolle betroffen sind (Jöbges, 2008; Knuchel & Schädler, 2004a). In beiden Unterkategorien wird das Gleichgewicht in unterschiedlichen Ausgangspositionen trainiert.
Beim statischen Gleichgewicht wird die Fähigkeit trainiert, durch Muskelkraft den Körper innerhalb einer fixen Unterstützungsfläche zu halten.
Beim dynamischen Gleichgewicht hingegen wird trainiert, das Gleichgewicht zu halten, sobald der Körperschwerpunkt die Unterstützungsfläche verlässt (Knuchel & Schädler, 2004a).
Laut Van der Kolk und King (2013)kann Gleichgewichtstraining entweder isoliert oder in Kombination mit einem Muskelaufbau- oder Gehtraining geübt werden. Da diese beiden Trainingsmethoden bereits als einzelne Kategorien in ELEJ fungieren, wird das Gleichgewicht isoliert trainiert.
Das Ziel dieser Kategorie ist die Verbesserung der Gleichgewichtskontrolle und damit die Verminderung der Sturzrate (Van der Kolk & King, 2013).
Gangtraining
Die eingeschränkte Gehfähigkeit und vor allem die Gangunsicherheit der Personen mit Parkinson führen ebenfalls häufig zu Stürzen (Jöbges, 2008). Keus und ihre Kollegen (2006)empfehlen sechs Schlüsselbehandlungsmöglichkeiten, wobei Gangtraining zu den Kernbereichen der physiotherapeutischen Behandlung von Personen mit Parkinson gehört.
In dieser Übungskategorie liegt der Fokus auf der Verbesserung der Schrittlänge und der Geschwindigkeit sowie auf dem Dual-Task Training (gleichzeitiges Ausführen einer Bewegung und einer kognitiven Aufgabe). Alltagssituationen beinhalten ständig Dual-Task-Momente: Spazieren mit einem Familienmitglied und gleichzeitig ein Gespräch führen, solche Situationen werden in dieser Kategorie trainiert (O’Shea, Morris, & Iansek, 2002).
Die Schrittgrösse wird zusätzlich trainiert, um Freezing of Gait-Momente zu minimieren und damit Stürzen vorzubeugen. Die Vergrösserung der Schritte kann durch visuelle Reize oder durch Objekte am Boden trainiert werden. Weitere positive Auswirkungen auf den Gang haben rhythmische Komponenten, wie zum Beispiel der Gebrauch eines Metronoms oder wie hier im Programm beschrieben, der Rhythmus der Lieblingsmusik. Ebenfalls wird das Gehen über Hindernisse trainiert, da dies auch ein Risikofaktor für Stürze darstellt (Maetzler, Nieuwhof, Hasmann, & Bloem, 2013).
Das Ziel dieser Kategorie ist die Verminderung von Freezing of Gait Momenten und die allgemeine Verbesserung des Gangbildes, vor allem aber auch des Ausbalancierens (Gleichgewichthalten) während dem Gehen.
Sturzmanagement
In der letzten Kategorie, Sturzmanagement, wird ein Aufstehtraining vom Boden behandelt. Oftmals entwickeln bereits gestürzte Personen Ängste vor weiteren Stürzen (Post-Fall-Syndrom) und bewegen sich aufgrund dessen weniger (Goodwin u. a., 2011; Rubenstein, 2006).
In dieser Kategorie wird den Personen mit Parkinson Schritt für Schritt aufgezeigt, wie sie das Aufstehen vom Boden üben können und diese Anleitung im Falle eines Sturzes anwenden können.
Referenzen:
Diemer, F., & Sutor, V. (2012). Richtig trainieren bei Morbus Parkinson. Neuroreha, 4(04), 170–177.
Goodwin, V. A., Richards, S. H., Henley, W., Ewings, P., Taylor, A. H., & Campbell, J. L. (2011). An exercise intervention to prevent falls in people with Parkinson’s disease: a pragmatic randomised controlled trial. Journal of Neurology, Neurosurgery, and Psychiatry, 82(11), 1232–1238. https://doi.org/10.1136/jnnp-2011-300919
Jöbges, M. (2008). Physiotherapie bei Patienten mit idiopathischem Parkinson-Syndrom. Neuro Geriatire, 5(4), 169–173.
Keus, S. H. J., Bloem, B. R., Hendriks, E. J. M., Bredero-Cohen, A. B., & Munneke, M. (2006). Evidence-based analysis of physical therapy in Parkinson’s disease with recommendations for practice and research. Movement Disorders Society, 22(4), 451–460. https://doi.org/10.1002/mds.21244
Knuchel, S., & Schädler, S. (2004a). Differenzialtests bei Gleichgewichtsstörungen - Drei Systeme in der Balance. Physiopraxis,2(11–12), 28–31.
Knuchel, S., & Schädler, S. (2004b). Sturzprävention beim alten Menschen - auf Nummer sicher gehen. Physiopraxis,2(3), 30–33.
Maetzler, W., Nieuwhof, F., Hasmann, S. E., & Bloem, B. R. (2013). Emerging therapies for gait disability and balance impairment: Promises and pitfalls: Therapies for gait and balance. Movement Disorders, 28(11), 1576–1586. https://doi.org/10.1002/mds.25682
O’Shea, S., Morris, M. E., & Iansek, R. (2002). Dual Task Interference During Gait in People With Parkinson Disease: Effects of Motor Versus Cognitive Secondary Tasks. Physical Therapy,82(9), 888–897. https://doi.org/10.1093/ptj/82.9.888
Paillard, T., Rolland, Y., & de Souto Barreto, P. (2015). Protective Effects of Physical Exercise in Alzheimer’s Disease and Parkinson’s Disease: A Narrative Review. Journal of Clinical Neurology, 11(3), 212. https://doi.org/10.3988/jcn.2015.11.3.212
Rubenstein, L. Z. (2006). Falls in older people: epidemiology, risk factors and strategies for prevention. Age and Ageing, 35(2), ii37–ii41. https://doi.org/10.1093/ageing/afl084
Van der Kolk, N. M., & King, L. A. (2013). Effects of exercise on mobility in people with Parkinson’s disease: Exercise in Parkinson’s Disease. Movement Disorders, 28(11), 1587–1596. https://doi.org/10.1002/mds.25658